Papanicolau 6h361u
This document was ed by and they confirmed that they have the permission to share it. If you are author or own the copyright of this book, please report to us by using this report form. Report r6l17
Overview 4q3b3c
& View Papanicolau as PDF for free.
More details 26j3b
- Words: 1,640
- Pages: 72
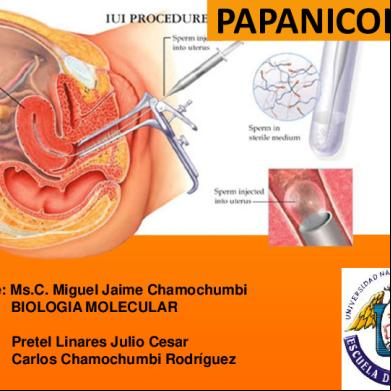
PAPANICOLAU
Docente: Ms.C. Miguel Jaime Chamochumbi Curso: BIOLOGIA MOLECULAR Autor:
Pretel Linares Julio Cesar Carlos Chamochumbi Rodríguez
OBJETIVOS DE LA PRESENTACIÓN
Técnica para la toma de muestras Técnicas de procesamiento (coloración) Conocer las diferentes clasificaciones de los reportes citológicos. Saber la interpretación y significado patológico
INTRODUCCION George Nicholas Papanicolau (1883-1962) Papanicolau nació el 13 de mayo de 1883 en Kymi, Ciudad costera de la isla griega Euboea.
Histólogo griego. Su obra científica está consagrada a la investigacicón endocrinológica y a la citología del cáncer, para cuyo diagnóstico elaboró un método de exploración intraepitelial (test de Papanicolau), que permite detectar el cáncer del cuello del útero. El test de Papanicolau o “Pap test” es una de las aportaciones más importantes en el terreno de la medicina preventiva en el siglo XXI. Desde 1940 el porcentaje de muertes en mujeres con cáncer cervical (cuello de útero) ha decrecido un 70%, en gran parte porque muchas mujeres se han sometido a un Papanicolau.
Definición: • Papanicolau
citología cervico vaginal
• Es el estudio de las células exfoliadas del cérvix mediante la combinación de la espátula con el cepillo endo-cervical • método, sencillo, indoloro y barato Fin: recolectar células analizadas por especialista alteración pre- maligna o maligna • Este test detecta el 95% de cánceres cervicales en un estado en que todavía no se ven a simple vista.
GENITALES FEMENINOS
REQUISITOS PARA REALIZARSE LA CITOLOGIA. No haberse realizado en las 24h anteriores lavados vaginales, ni terapia intravaginal. No haber tenido relaciones sexuales en las 24h anteriores. Pasado un año de la primera relación sexual. El Ginecólogo es el indicado para hacer el PAP.
Deben continuar haciéndose la prueba de Papanicolau: – Por lo menos cada 3 años. – Es posible que algunas mujeres deban hacerse la prueba con más frecuencia. Esto dependerá de los resultados de las pruebas de Papanicolau anteriores. – Las mujeres que tienen 65 años o más deben hablar con sus doctores para saber si deben continuar haciéndose la prueba de Papanicolau.
Factores de Riesgo • Mujeres 25 – 65 â Edad • Hombre c/ VPH • IVSA < 18 â • Múltiples parejas sexuales • Promiscuidad • Tabaquismo
• Antecedentes de enfermedad de transmisión sexual • Nunca citología • inmunodepresión • Infecciosos: VPH trichomona (55 %)
ANATOMÍA
MÉTODOS DIAGNÓSTICOS
Metodología: • Se practica durante examen pélvico. • Con una espátula, cepillo o una esponja de algodón médico raspa suavemente la
superficie del cérvix para recoger flujo cervical; también toma muestras de dentro del canal cervical insertando una torunda de algodón.
MATERIALES EMPLEA:
* Espátula de Ayre * Cepillo * Alcohol 96 % * Porta objetos Muestra representativa Espátula de Ayre Bajalenguas Cortado Espátula plástica
Hybrid Capture® 2 HPV DNA Test Muestra Cervical Apgar, Brotzman. Colposcopia: Principios y practica. Mc Graw Hill. 2002. p 92 y ss
RASPADO DE LA ZONA DE TRANSFORMACIÓN
CEPILLADO ENDO-CERVICAL
Toda citología vaginal debe tener componente endo-cervical
EXTENDIDO
FIJACIÓN
Alcohol Al 96% 10 minutos
MUESTRA INSATISFACTORIA Falta de ID de la paciente en el porta-objetos Porta objeto roto, irreparable Celularidad escasa (<10% células epiteliales claramente visibles) Ocultamiento de las células epiteliales (>75 %) Sangre Inflamación Zonas densas Artefacto de secado al aire
Mala preservación Material extraño Detalle técnico deficiente
COLORACIÓN PAPANICOLAU Citología Ginecológica
COLORACIÓN PAPANICOLAOU • Las características de esta coloración es la acción policromática, por la mezcla de colorantes catiónicos, aniónicos y anfóteros, donde se colorea el citoplasma en forma diferente según la maduración celular.
• Es decir, cada capa del epitelio pavimentoso estratificado produce una gama de colores gradual desde verde intenso en la capa basal hasta el anaranjado vivo superficial.
• También podemos decir que se basa en la reacción química de los colorantes con los elementos celulares y su captación varía de acuerdo al pH del medio intracelular.
• Esta diferenciación cromática del citoplasma también es útil para tipificar células malignas. Por ejemplo, las células cancerosas como los carcinomas tienden a ser naranjófilas de acuerdo con su grado de queratinización.
COLORACIÓN PAPANICOLAOU •
OH ETILICO 96º • AGUA • HEMATOXILINA DE HARRIS • AGUA • AGUA ACIDA • AGUA • AGUA AMONIACAL • AGUA • OH ETILICO 96º • OH ETILICO 96º • ORANGE G • OH ETILICO 96º • OH ETILICO 96º • EA 36 • OH ETILICO 96º • OH ETILICO 96º • OH ABSOLUTO • OH ABSOLUTO • XILOL • XILOL • XILOL • MONTAJE CON ENTELLAN
HEMATOXILINA • Tiñe el núcleo de color azul azul oscuro o violeta oscuro • La intensidad esta de acuerdo a las granulaciones de la cromatina.
ORANGE G • Tiñe el citoplasma de color anaranjado o amarillo, de las células que contienen los gránulos de queratina.
EA 36 • Ligth green, colorante básico, que tiñe las células inmaduras basófilas o cianófilas de color azul pálido o azul verdoso. • Eosina: Colorante ácido de color rosado, que tiñe el citoplasma acidófilo de las células eosinofilas. También tiñe el nucleólo. • Bismark brown: Se utiliza para el back ground.
EVOLUCION Y CLASIFICACIÓN E INTERPRETACION DEL PAP
EVOLUCIÓN DE LA CLASIFICACIÓN 1928 „Nuevo Dx de cáncer‟
1942 - 1954 George N. Papanicolaou & Herbert Traut: sistema de notificación 1961, Viena: Comité de Nomenclatura de la OMS. (Sistema descriptivo = Displasias); 1967, Sociedad Internacional de Patología Cervical y Colposcopia Clase 2 Clase 3 Clase 4
Atipia Displasia Leve, moderada y grave Ca in situ
EVOLUCIÓN DE LA CLASIFICACIÓN 1978: Richart: “El continuo biológico evolutivo de la displasia = (NIC): incluye todas las lesiones epiteliales pre-cancerosas del cuello uterino 1988-2001: National Institute of Health (Bethesda) Lesión intraepitelial escamosa (LIE). Bethesda System. 2004: propuesta guía “para el uso del ADN del PVH”
EVOLUCIÓN DE LA CLASIFICACIÓN
2005: American Society for Colposcopy and Cervical Pathology (ASC), Sociedades profesionales asociadas y Organizaciones federales Organizaciones Internacionales proceso de revisión de la guía finalizó en 2006.
EVOLUCIÓN DE LA CLASIFICACIÓN
SISTEMA DE BETHESDA: nomenclatura
ASC US
Atypical squamous cells of uncertain significance (células escamosas atípicas de significado incierto)
ASC H
Atypical squamos cells, cannot discharge high grade lesion (CEA) (células escamosas atípicas sugestivas de alto grado)
AGC
Atypical glandular cells, células glandulares atípicas (CGA - ACG)
LSIL
Lesión intraepitelial escamosa de bajo grado
HSIL
Lesión intraepitelial escamosa de alto grado
ACIS
Adenocarcinoma in situ (endocervical)
IntraMed, OCT 07: Thomas C. Wright Jr; Cáncer cervical-Conducta ante la mujer con pruebas de detección de cáncer cervical anormales
SISTEMA DE BETHESDA: Interpretación de resultados APGAR. Colposcopia. Principios y practica. Mc Graw Hill. 2002
Negativo Para LIE (BCC)
Organismos (Cándida, Trichomona, Gardnerella, Actinomyces, Herpes) 10% Crecimiento nuclear y celular, vacuolización citoplasmática, Deficiencia E2,inflamación, Qx, reactivos Radioterapia, coito, tampones, DIU Cambios ó reparativos 90% multinucleación; hiperplasia, proliferación papilar Atrofia celular é inflamación epitelio endo-cervical, incremento de metaplasia escamosa
Escamosa Anormalidad de célula epitelial
Glandular
Células escamosas atípicas (ASC)
ASCUS
Lesión intrapitelial de bajo grado (LSIL)
VHP NIC I
Lesión intrapitelial de alto grado (HSIL)
NIC II, III in situ
Ca de cel escamosas
Escamocelular
Células glandulares Atípicas (AGC) Adenoca in situ (AIS) Adenocarcinoma
ASC-H
Endocervical Endometrial Favorece neoplasia
HERPES SIMPLE
Virus del papiloma humano • El HPV es un virus relativamente pequeño1 que contiene ADN de doble cadena circular dentro de un cascarón esférico (cápside)1. • Los HPV infectan el tejido epitelial de la piel y de la mucosa genital.
100 nm
Ciclo de vida del HPV en el cérvix Las partículas del virus se ensamblan y el virus se libera
Canal Cervical Capa escamosa madura
El virus utiliza células del huésped para replicar el ADN viral y expresar las proteínas codificadas
Capa escamosa
Células parabasales
El VPH infecta la capa basal epitelio cervical.
Células basales (madre) Membrana basal
Epitelio Normal
Epitelio Infectado
VACUNA Vacuna recombinante contra el VPH Suspensión líquida estéril preparada a partir de las partículas parecidas a virus (PPV) altamente purificadas compuestas de la proteína recombinante de la cápside mayor (proteína L1) del VPH de los tipos 6, 11, 16 y 18 (G) y 16, 18 ©.
http://www.msd.com.mx/assets/h/vacunas/Gardasil.pdf
¿Qué hace buena a una vacuna contra el cáncer de cuello uterino? • Antígenos (partículas similares a virus) que imitan de manera muy cercana la estructura del virus nativo • Generación de anticuerpos neutralizantes • Niveles altos de anticuerpos en el suero que pueden mudar al sitio de la infección, resultando en: – una respuesta inmune que mejora la inmunidad natural, ya que la inmunidad natural no garantiza la protección – la protección posible más grande contra los tipos de HPV que causan cáncer de cuello uterino – protección duradera producida por respuestas inmunes protectoras sostenidas
La protección activa vía vacunación es mediada por anticuerpos neutralizantes en el cérvix HPV Canal cervical
Epitelio cervical Vaso sanguíneo Daño epitelial
Membrana basal
Anticuerpos neutralizantes
GARDASIL ® Niños y adolescentes de 9 a 17 años y mujeres de 18 a 26 años.
(O-2-6 meses) 3 dosis separadas de 0.5ml Dos presentaciones: un vial y una jeringa pre-llenada. Caja con 1 vial de vidrio conteniendo una dosis de 0.5 mL. Caja con 10 viales de vidrio conteniendo una dosis de 0.5 mL. Caja con 1 jeringa prellenada conteniendo una dosis de 0.5 mL. Caja con 10 jeringas prellenadas conteniendo una dosis de 0.5mL.
http://www.dromayor.com.co/diccionario/PLM/productos/47424.htm
CERVARIX® En mujeres, a partir de los 10 años de edad (O-1-6 meses) 3 dosis separadas de 0.5ml IM deltoidea Presentación: jeringa pre-llenada.
Caja con 1, 10 ó 100 frasco(s) ámpula con 1 dosis de 0.5 ml. Caja con 1 ó 10 jeringa(s) prellenada(s) con 1 dosis de 0.5 ml.
http://www.dromayor.com.co/diccionario/PLM/productos/47424.htm
La mejor estrategia de prevención del cáncer cérvico-uterino
+
Detección por Papanicolaou
Vacunación
La vacunación, combinada con la detección oportuna (Papanicolaou), reducirá de forma significativa la incidencia del cáncer cérvico-uterino
INCIDENCIA MUNDIAL DEL CANCER HIGADO 3%
LEUCEMIA 3% ESOFAGO OVARIO LINFOMA 3% UTERO 4% 2% 4% PULMON 7%
ESTOMAGO 8% CERVIX CERVIX 10% 10%
COLONRECTO 10%
International agency for research on Cancer
OTROS 25%
MAMA 21%
CERVIX 10%
International agency for research on Cancer
Docente: Ms.C. Miguel Jaime Chamochumbi Curso: BIOLOGIA MOLECULAR Autor:
Pretel Linares Julio Cesar Carlos Chamochumbi Rodríguez
OBJETIVOS DE LA PRESENTACIÓN
Técnica para la toma de muestras Técnicas de procesamiento (coloración) Conocer las diferentes clasificaciones de los reportes citológicos. Saber la interpretación y significado patológico
INTRODUCCION George Nicholas Papanicolau (1883-1962) Papanicolau nació el 13 de mayo de 1883 en Kymi, Ciudad costera de la isla griega Euboea.
Histólogo griego. Su obra científica está consagrada a la investigacicón endocrinológica y a la citología del cáncer, para cuyo diagnóstico elaboró un método de exploración intraepitelial (test de Papanicolau), que permite detectar el cáncer del cuello del útero. El test de Papanicolau o “Pap test” es una de las aportaciones más importantes en el terreno de la medicina preventiva en el siglo XXI. Desde 1940 el porcentaje de muertes en mujeres con cáncer cervical (cuello de útero) ha decrecido un 70%, en gran parte porque muchas mujeres se han sometido a un Papanicolau.
Definición: • Papanicolau
citología cervico vaginal
• Es el estudio de las células exfoliadas del cérvix mediante la combinación de la espátula con el cepillo endo-cervical • método, sencillo, indoloro y barato Fin: recolectar células analizadas por especialista alteración pre- maligna o maligna • Este test detecta el 95% de cánceres cervicales en un estado en que todavía no se ven a simple vista.
GENITALES FEMENINOS
REQUISITOS PARA REALIZARSE LA CITOLOGIA. No haberse realizado en las 24h anteriores lavados vaginales, ni terapia intravaginal. No haber tenido relaciones sexuales en las 24h anteriores. Pasado un año de la primera relación sexual. El Ginecólogo es el indicado para hacer el PAP.
Deben continuar haciéndose la prueba de Papanicolau: – Por lo menos cada 3 años. – Es posible que algunas mujeres deban hacerse la prueba con más frecuencia. Esto dependerá de los resultados de las pruebas de Papanicolau anteriores. – Las mujeres que tienen 65 años o más deben hablar con sus doctores para saber si deben continuar haciéndose la prueba de Papanicolau.
Factores de Riesgo • Mujeres 25 – 65 â Edad • Hombre c/ VPH • IVSA < 18 â • Múltiples parejas sexuales • Promiscuidad • Tabaquismo
• Antecedentes de enfermedad de transmisión sexual • Nunca citología • inmunodepresión • Infecciosos: VPH trichomona (55 %)
ANATOMÍA
MÉTODOS DIAGNÓSTICOS
Metodología: • Se practica durante examen pélvico. • Con una espátula, cepillo o una esponja de algodón médico raspa suavemente la
superficie del cérvix para recoger flujo cervical; también toma muestras de dentro del canal cervical insertando una torunda de algodón.
MATERIALES EMPLEA:
* Espátula de Ayre * Cepillo * Alcohol 96 % * Porta objetos Muestra representativa Espátula de Ayre Bajalenguas Cortado Espátula plástica
Hybrid Capture® 2 HPV DNA Test Muestra Cervical Apgar, Brotzman. Colposcopia: Principios y practica. Mc Graw Hill. 2002. p 92 y ss
RASPADO DE LA ZONA DE TRANSFORMACIÓN
CEPILLADO ENDO-CERVICAL
Toda citología vaginal debe tener componente endo-cervical
EXTENDIDO
FIJACIÓN
Alcohol Al 96% 10 minutos
MUESTRA INSATISFACTORIA Falta de ID de la paciente en el porta-objetos Porta objeto roto, irreparable Celularidad escasa (<10% células epiteliales claramente visibles) Ocultamiento de las células epiteliales (>75 %) Sangre Inflamación Zonas densas Artefacto de secado al aire
Mala preservación Material extraño Detalle técnico deficiente
COLORACIÓN PAPANICOLAU Citología Ginecológica
COLORACIÓN PAPANICOLAOU • Las características de esta coloración es la acción policromática, por la mezcla de colorantes catiónicos, aniónicos y anfóteros, donde se colorea el citoplasma en forma diferente según la maduración celular.
• Es decir, cada capa del epitelio pavimentoso estratificado produce una gama de colores gradual desde verde intenso en la capa basal hasta el anaranjado vivo superficial.
• También podemos decir que se basa en la reacción química de los colorantes con los elementos celulares y su captación varía de acuerdo al pH del medio intracelular.
• Esta diferenciación cromática del citoplasma también es útil para tipificar células malignas. Por ejemplo, las células cancerosas como los carcinomas tienden a ser naranjófilas de acuerdo con su grado de queratinización.
COLORACIÓN PAPANICOLAOU •
OH ETILICO 96º • AGUA • HEMATOXILINA DE HARRIS • AGUA • AGUA ACIDA • AGUA • AGUA AMONIACAL • AGUA • OH ETILICO 96º • OH ETILICO 96º • ORANGE G • OH ETILICO 96º • OH ETILICO 96º • EA 36 • OH ETILICO 96º • OH ETILICO 96º • OH ABSOLUTO • OH ABSOLUTO • XILOL • XILOL • XILOL • MONTAJE CON ENTELLAN
HEMATOXILINA • Tiñe el núcleo de color azul azul oscuro o violeta oscuro • La intensidad esta de acuerdo a las granulaciones de la cromatina.
ORANGE G • Tiñe el citoplasma de color anaranjado o amarillo, de las células que contienen los gránulos de queratina.
EA 36 • Ligth green, colorante básico, que tiñe las células inmaduras basófilas o cianófilas de color azul pálido o azul verdoso. • Eosina: Colorante ácido de color rosado, que tiñe el citoplasma acidófilo de las células eosinofilas. También tiñe el nucleólo. • Bismark brown: Se utiliza para el back ground.
EVOLUCION Y CLASIFICACIÓN E INTERPRETACION DEL PAP
EVOLUCIÓN DE LA CLASIFICACIÓN 1928 „Nuevo Dx de cáncer‟
1942 - 1954 George N. Papanicolaou & Herbert Traut: sistema de notificación 1961, Viena: Comité de Nomenclatura de la OMS. (Sistema descriptivo = Displasias); 1967, Sociedad Internacional de Patología Cervical y Colposcopia Clase 2 Clase 3 Clase 4
Atipia Displasia Leve, moderada y grave Ca in situ
EVOLUCIÓN DE LA CLASIFICACIÓN 1978: Richart: “El continuo biológico evolutivo de la displasia = (NIC): incluye todas las lesiones epiteliales pre-cancerosas del cuello uterino 1988-2001: National Institute of Health (Bethesda) Lesión intraepitelial escamosa (LIE). Bethesda System. 2004: propuesta guía “para el uso del ADN del PVH”
EVOLUCIÓN DE LA CLASIFICACIÓN
2005: American Society for Colposcopy and Cervical Pathology (ASC), Sociedades profesionales asociadas y Organizaciones federales Organizaciones Internacionales proceso de revisión de la guía finalizó en 2006.
EVOLUCIÓN DE LA CLASIFICACIÓN
SISTEMA DE BETHESDA: nomenclatura
ASC US
Atypical squamous cells of uncertain significance (células escamosas atípicas de significado incierto)
ASC H
Atypical squamos cells, cannot discharge high grade lesion (CEA) (células escamosas atípicas sugestivas de alto grado)
AGC
Atypical glandular cells, células glandulares atípicas (CGA - ACG)
LSIL
Lesión intraepitelial escamosa de bajo grado
HSIL
Lesión intraepitelial escamosa de alto grado
ACIS
Adenocarcinoma in situ (endocervical)
IntraMed, OCT 07: Thomas C. Wright Jr; Cáncer cervical-Conducta ante la mujer con pruebas de detección de cáncer cervical anormales
SISTEMA DE BETHESDA: Interpretación de resultados APGAR. Colposcopia. Principios y practica. Mc Graw Hill. 2002
Negativo Para LIE (BCC)
Organismos (Cándida, Trichomona, Gardnerella, Actinomyces, Herpes) 10% Crecimiento nuclear y celular, vacuolización citoplasmática, Deficiencia E2,inflamación, Qx, reactivos Radioterapia, coito, tampones, DIU Cambios ó reparativos 90% multinucleación; hiperplasia, proliferación papilar Atrofia celular é inflamación epitelio endo-cervical, incremento de metaplasia escamosa
Escamosa Anormalidad de célula epitelial
Glandular
Células escamosas atípicas (ASC)
ASCUS
Lesión intrapitelial de bajo grado (LSIL)
VHP NIC I
Lesión intrapitelial de alto grado (HSIL)
NIC II, III in situ
Ca de cel escamosas
Escamocelular
Células glandulares Atípicas (AGC) Adenoca in situ (AIS) Adenocarcinoma
ASC-H
Endocervical Endometrial Favorece neoplasia
HERPES SIMPLE
Virus del papiloma humano • El HPV es un virus relativamente pequeño1 que contiene ADN de doble cadena circular dentro de un cascarón esférico (cápside)1. • Los HPV infectan el tejido epitelial de la piel y de la mucosa genital.
100 nm
Ciclo de vida del HPV en el cérvix Las partículas del virus se ensamblan y el virus se libera
Canal Cervical Capa escamosa madura
El virus utiliza células del huésped para replicar el ADN viral y expresar las proteínas codificadas
Capa escamosa
Células parabasales
El VPH infecta la capa basal epitelio cervical.
Células basales (madre) Membrana basal
Epitelio Normal
Epitelio Infectado
VACUNA Vacuna recombinante contra el VPH Suspensión líquida estéril preparada a partir de las partículas parecidas a virus (PPV) altamente purificadas compuestas de la proteína recombinante de la cápside mayor (proteína L1) del VPH de los tipos 6, 11, 16 y 18 (G) y 16, 18 ©.
http://www.msd.com.mx/assets/h/vacunas/Gardasil.pdf
¿Qué hace buena a una vacuna contra el cáncer de cuello uterino? • Antígenos (partículas similares a virus) que imitan de manera muy cercana la estructura del virus nativo • Generación de anticuerpos neutralizantes • Niveles altos de anticuerpos en el suero que pueden mudar al sitio de la infección, resultando en: – una respuesta inmune que mejora la inmunidad natural, ya que la inmunidad natural no garantiza la protección – la protección posible más grande contra los tipos de HPV que causan cáncer de cuello uterino – protección duradera producida por respuestas inmunes protectoras sostenidas
La protección activa vía vacunación es mediada por anticuerpos neutralizantes en el cérvix HPV Canal cervical
Epitelio cervical Vaso sanguíneo Daño epitelial
Membrana basal
Anticuerpos neutralizantes
GARDASIL ® Niños y adolescentes de 9 a 17 años y mujeres de 18 a 26 años.
(O-2-6 meses) 3 dosis separadas de 0.5ml Dos presentaciones: un vial y una jeringa pre-llenada. Caja con 1 vial de vidrio conteniendo una dosis de 0.5 mL. Caja con 10 viales de vidrio conteniendo una dosis de 0.5 mL. Caja con 1 jeringa prellenada conteniendo una dosis de 0.5 mL. Caja con 10 jeringas prellenadas conteniendo una dosis de 0.5mL.
http://www.dromayor.com.co/diccionario/PLM/productos/47424.htm
CERVARIX® En mujeres, a partir de los 10 años de edad (O-1-6 meses) 3 dosis separadas de 0.5ml IM deltoidea Presentación: jeringa pre-llenada.
Caja con 1, 10 ó 100 frasco(s) ámpula con 1 dosis de 0.5 ml. Caja con 1 ó 10 jeringa(s) prellenada(s) con 1 dosis de 0.5 ml.
http://www.dromayor.com.co/diccionario/PLM/productos/47424.htm
La mejor estrategia de prevención del cáncer cérvico-uterino
+
Detección por Papanicolaou
Vacunación
La vacunación, combinada con la detección oportuna (Papanicolaou), reducirá de forma significativa la incidencia del cáncer cérvico-uterino
INCIDENCIA MUNDIAL DEL CANCER HIGADO 3%
LEUCEMIA 3% ESOFAGO OVARIO LINFOMA 3% UTERO 4% 2% 4% PULMON 7%
ESTOMAGO 8% CERVIX CERVIX 10% 10%
COLONRECTO 10%
International agency for research on Cancer
OTROS 25%
MAMA 21%
CERVIX 10%
International agency for research on Cancer